Afrikansk sömnsjuka
- För andra betydelser, se Sömnsjuka.
| Underklass till | trypanosomiasis, försummad tropisk sjukdom, endemisk sjukdom, vektorburen sjukdom, sjukdom | |
|---|---|---|
| Orsak | Trypanosoma brucei, Trypanosoma gambiense, Trypanosoma brucei rhodesiense | |
| Medicinsk disciplin | infektionsmedicin | |
| Medicinsk undersökning | medicinsk undersökning, lumbalpunktion, ljusmikroskop, agglutination | |
| Smittväg | vector-borne transmission | |
| Min inkubationstid hos människor | 7 dygn | |
| Max inkubationstid hos människor | 22 dygn | |
| Has natural reservoir | Tsetseflugor | |
| African trypanosomiasis | |
| Latin: trypanosomiasis africana | |
| Klassifikation och externa resurser | |
|---|---|
| ICD-10 | B56 |
| ICD-9 | 086.5 |
| DiseasesDB | 29277 13400 |
| Medlineplus | 001362 |
| eMedicine | med/2140 |
| MeSH | svensk engelsk |
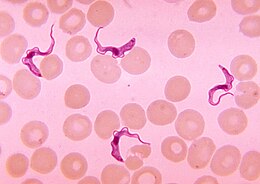
Afrikansk trypanosomiasis eller sömnsjuka[1] är en parasitisk sjukdom hos människor eller andra djur. Den orsakas av parasitarten Trypanosoma brucei.[2] Det finns två typer som infekterar människor, Trypanosoma brucei gambiense (T.b.g) och Trypanosoma brucei rhodesiense (T.b.r.).[1] T.b.g orsakar över 98 % av de rapporterade fallen.[1] Båda överförs vanligtvis genom bett av en infekterad tsetsefluga och är vanligast på landsbygden.[1]
Initialt, under sjukdomens första stadium, uppstår feber, huvudvärk, klåda och ledvärk.[1] Detta börjar en till tre veckor efter bettet.[3] Veckor till månader senare börjar det andra stadiet med förvirring, dålig koordination, domningar och sömnsvårigheter.[1][3] Diagnos ställs genom att fynd av parasiten i blodutstryk eller i vätskan från en lymfnod.[3] En lumbalpunktion krävs ofta för att särskilja mellan det första och andra sjukdomsstadiet.[3]
För att förebygga allvarlig sjukdom screenar man riskpopulationer med blodtester för T.b.g.[1] Om sjukdomen upptäcks tidigt och det ännu inte finns neurologiska symptom är behandlingen enklare.[1] Vid behandling i första stadiet används läkemedlen pentamidin eller suramin.[1] Vid behandling i andra stadiet används eflornitin eller en kombination av nifurtimox och eflornitin för T.b.g.[3] Även om melarsoprol fungerar för båda, används det vanligtvis endast för T.b.r. på grund av de allvarliga biverkningarna.[1]
Sjukdomen förekommer regelbundet i vissa regioner av subsahariska Afrika, med en riskpopulation på ca 70 miljoner i 36 länder.[4] Sedan 2010 har sjukdomen orsakat 9 000 dödsfall, vilket är en minskning från 34 000 år 1990.[5] Det beräknas att 30 000 människor nu är infekterade, med 7 000 nya infektioner år 2012.[1] Över 80 % av fallen finns i Demokratiska republiken Kongo.[1] Tre stora utbrott har inträffat nyligen: ett mellan 1896 och 1906 framförallt i Uganda och Kongoflodens område och två under 1920 och 1970 i flera afrikanska länder.[1] Andra djur, såsom kor, kan bära på sjukdomen och bli infekterade.[1]
Historik
[redigera | redigera wikitext]De senaste hundra åren har Afrika utsatts för tre stora epidemier av trypanosomiasis. Under åren 1896–1906 dödades ca 800 000 personer av sjukdomen och mellan 1920 och 1940 ägde ett andra utbrott rum. Kolonialmakterna försökte då få kontroll på sjukdomen genom att bland annat införa strategier för att kontrollera tsetseflugans utbredning. Dessa strategier var väldigt framgångsrika och sjukdomen utrotades nästan helt fram till 1960-talet. I samband med att de afrikanska länderna blev självständiga, hamnade övervakningen av tsetseflugorna i skymundan och nästa epidemi bröt ut i slutet av 1990-talet.[6]
Infektionsförlopp
[redigera | redigera wikitext]Sjukdomens förlopp kan delas in i två steg. I det första steget får den infekterade personen oregelbundet återkommande feberattacker, vilket är sällsynt i det andra steget. Febern beror på en respons från immunförsvaret då bland annat makrofager håller tillbaka infektionen. Responsen kan dock orsaka vävnadsskador. Det andra steget, där parasiten nått det centrala nervsystemet, karaktäriseras av sömnstörningar då infektionen orsakar en rubbning av dygnsrytmen. Den infekterade får därmed svårt att sova på nätterna och kan när som helst falla i sömn under dygnet. Neurologiska symptom som till exempel allmän svaghet, talrubbningar, darrningar, muskelryckningar, onormala rörelsemönster och olika sorters förlamningar förekommer också, liksom psykologiska symptom såsom aggressivitet, apati, irritabilitet och psykotiskt beteende.[6]
En infekterad person kan dock vara en asymptomatisk bärare av parasiten en längre period, utan att visa några symtom innan sjukdomen bryter ut.[6]
Virulensen av parasitinfektionen skiljer sig åt beroende på vilken underart av Trypanosoma brucei som infekterat individen. Sjukdomsbilden vid en infektion orsakad av Trypanosoma brucei gambiense (orsakar trypanosomiasis i de centrala och västra delarna av Afrika) är av kronisk och ständigt tilltagande art och kan pågå i nästan fyra år innan den infekterade personen dör.[7] Förloppet vid en infektion orsakad av Trypanosoma brucei rhodesiense (orsakar trypanosomiasis i de södra och östra delarna av Afrika) är snabbt och akut för människan och om behandling inte sätts in i tid inträffar döden inom nio månader efter smittotillfället.[7] Om en tsetsefluga som är infekterad med T. b. rhodesiense biter en människa, uppkommer i 19 % av fallen ett svullet och kraterliknande sår (shanker, eng. chancre), vilket sällan ses vid en infektion orsakad av T. b. gambiense.[6]
Trypanosoma brucei brucei orsakar den dödliga sjukdomen nagana hos domesticerade och vilda djur och orsakar i regel inte någon infektion hos människan.[8] Enstaka fall förekommer dock.[6]
Trypanosoma brucei och människans immunförsvar
[redigera | redigera wikitext]Mycket tyder på att parasiterna har förmågan att utbyta genetisk information med varandra i tsetseflugans spottkörtlar. På så sätt kan de genomgå en antigenförändring för att undkomma värdens immunförsvar. Den här förändringen sker hela tiden under parasitens utveckling via tex mutationer och rekombinationer i genomet.[7] Det är anledningen till att sjukdomsförloppet vid trypanosomiasis har flera olika toppar av intensitet. Värdens immunförsvar bildar antikroppar mot parasitens ytprotein och minskar tillfälligt sjukdomens omfång. Några av parasiterna har dock hunnit förändra sina ytproteiner och berörs därför inte av antikropparna. Detta gör att en ny topp av sjukdomen nås, tills nya antikroppar mot det förändrade ytproteinet har bildats.[6][7] Förloppet upprepar sig hela tiden, vilket gör att värdens immunförsvar aldrig lyckas bekämpa infektionen. På grund av parasitens förmåga att ständigt förändra sina ytproteiner, är det därför osannolikt att ett vaccin mot trypanosomiasis kan komma att utvecklas.[6]
Resistens mot apoliprotein L1
[redigera | redigera wikitext]Människor blir inte sjuka av trypanosomer som är virulenta för djur, till exempel T. b. brucei. Detta beror på att människans blodplasma innehåller lytiska faktorer – apoliprotein L1 och haptoglobin – som dödar parasiten då den når människans blodomlopp. T. b. gambiense och T. b. rhodesiense är tack vare sina ytproteiner resistenta mot dessa faktorer och tar därför ingen skada av dem. De enstaka fall av människor som blivit infekterade av djurs trypanosomer, beror troligtvis på brist på apolipoproteinet L1.[6]
Behandling
[redigera | redigera wikitext]Behandling av sjukdomsförloppet sker med olika mediciner beroende på vilken fas sjukdomsförloppet är i. Ju tidigare behandling sätts in desto större chans att patienten tillfrisknar. Pentamidin och Suramin kan användas för behandling i sjukdomens första fas med relativt lindriga biverkningar. I andra fasen krävs andra ämnen med förmåga att korsa blod-hjärnbarriären. Dessa är giftigare och kan ha allvarligare biverkningar. Bl.a. Melarsoprol, ett arsenikderivat, kan användas i denna fas, men dess biverkningar är så allvarliga att patienten i tre till tio procent av fallen dör av hjärnskador. [9]
Förebyggande åtgärder
[redigera | redigera wikitext]Förebyggande åtgärder såsom flugfångare, tekniker för att göra tsetseflugorna sterila och att preparera boskapen med insektsgift har gjort att antalet infekterade människor sjunker. Mörkertalet är dock stort, eftersom det är svårt att övervaka antalet infekterade på landsbygden då de inte har samma möjlighet att uppsöka sjukvård som människor som bor i större städer har.[6] Övervakning och behandling av infekterade människor försvåras ytterligare av att medicinerna är dyra och svåra att hantera.[10]
Se även
[redigera | redigera wikitext]Källor
[redigera | redigera wikitext]- Den här artikeln är helt eller delvis baserad på material från engelskspråkiga Wikipedia, African trypanosomiasis, 3 december 2014.
Noter
[redigera | redigera wikitext]- ^ [a b c d e f g h i j k l m n] WHO Media centre (June 2013). Fact sheet N°259: Trypanosomiasis, Human African (sleeping sickness). http://www.who.int/mediacentre/factsheets/fs259/en/.
- ^ MedlinePlus Encyclopedia Sleeping sickness
- ^ [a b c d e] Kennedy, PG (2013 Feb). ”Clinical features, diagnosis, and treatment of human African trypanosomiasis (sleeping sickness).”. Lancet neurology 12 (2): sid. 186–94. PMID 23260189.
- ^ Simarro PP, Cecchi G, Franco JR, Paone M, Diarra A, Ruiz-Postigo JA, Fèvre EM, Mattioli RC, Jannin JG (2012). ”Estimating and Mapping the Population at Risk of Sleeping Sickness”. PLoS Negl Trop Dis 6 (10): sid. e1859. doi:.
- ^ Lozano, R (Dec 15, 2012). ”Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010.”. Lancet 380 (9859): sid. 2095–128. doi:. PMID 23245604.
- ^ [a b c d e f g h i] Brun, R.; Blum, J.; Chappuis, F.; Burri, C. 2010. Human African trypanosomiasis. The Lancet, 375: 148–159.
- ^ [a b c d] Gillespie, Stephen H.; Smith, Geoffrey L.; Osbourn, Anne. 2004. Microbe-Vector Interactions in Vector-Borne Diseases. Cambridge University Press. West Nyack, New York, USA
- ^ Black, Samuel J.; Seed, J. Richard. 2001. World Class Parasites, Volume 1: The African Trypanosomes. Kluwer Academic Publishers. Hingham, Massachusetts, USA.
- ^ http://www.who.int/mediacentre/factsheets/fs259/en/
- ^ Aksoy, Serap; Rio, Rita V.M. 2005. Interactions among multiple genomes: Tsetse, its symbionts and trypanosomes. The Lancet, 35 (7): 148–159.
Externa länkar
[redigera | redigera wikitext] Wikimedia Commons har media som rör Afrikansk sömnsjuka.
Wikimedia Commons har media som rör Afrikansk sömnsjuka.- WHO: African trypanosomiasis (sleeping sickness) (engelska)